Consiguen mejorar la terapia con células CAR-T contra el cáncer de mama, pulmón y cerebro
Se ha descubierto la molécula responsable de guiar a las células T hacia los tumores, lo que permitirá a los científicos mejorar este tratamiento innovador contra el cáncer de mama, pulmón y cerebro.
Estado: Finalizado
Un equipo del Instituto Oncológico Wilmot de la Universidad de Rochester (Estados Unidos) ha descubierto la molécula responsable de guiar a las células T hacia los tumores, lo que permitirá a los científicos mejorar este tratamiento innovador contra el cáncer de mama, pulmón y cerebro, según publican en la revista ...
Un equipo del Instituto Oncológico Wilmot de la Universidad de Rochester (Estados Unidos) ha descubierto la molécula responsable de guiar a las células T hacia los tumores, lo que permitirá a los científicos mejorar este tratamiento innovador contra el cáncer de mama, pulmón y cerebro, según publican en la revista ´Nature Immunology´.
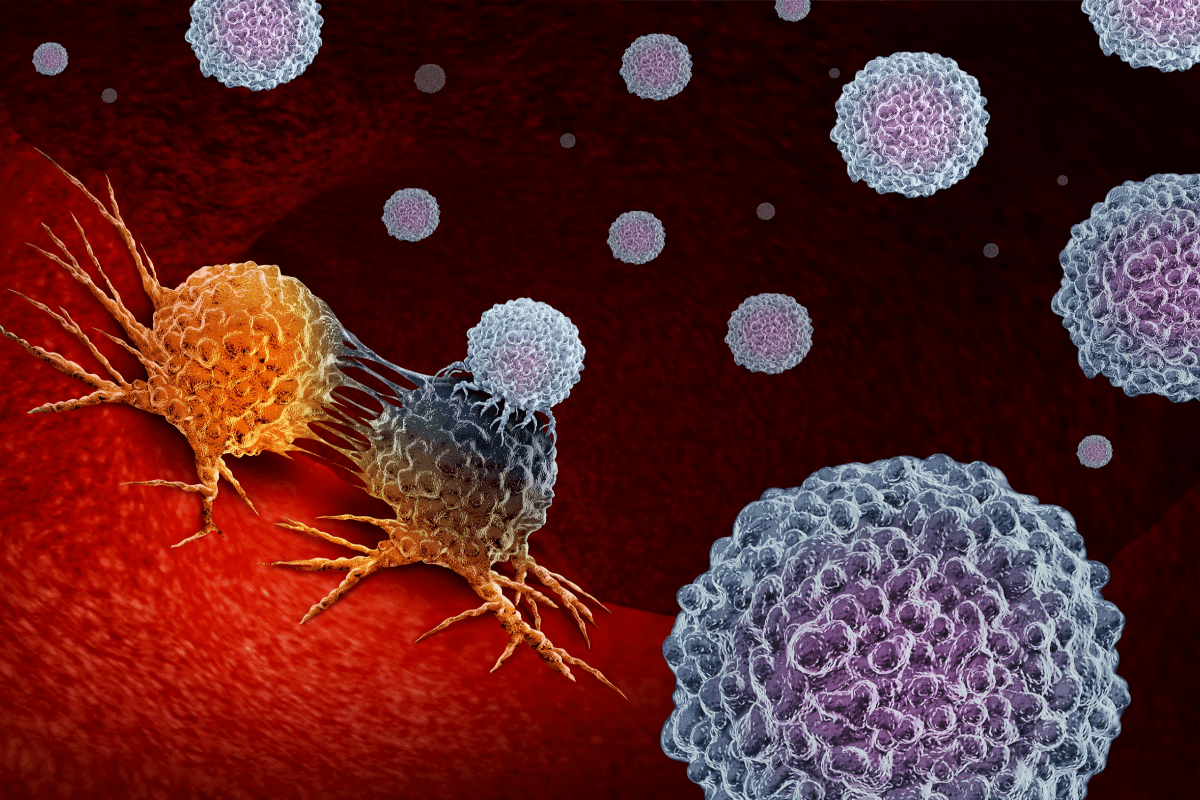
La inmunoterapia, en particular el tratamiento del cáncer con células CAR-T, está prolongando la vida de muchos pacientes, pero a veces la terapia migra al azar a lugares donde no debería ir, metiéndose en los pulmones u otros tejidos no cancerosos y causando efectos secundarios tóxicos.
El siguiente paso consiste en hallar un fármaco capaz de manipular la proteína clave de las células T, ST3GAL1, explica el doctor Minsoo Kim, autor del estudio. Si la investigación evoluciona según lo previsto, dicho fármaco podría añadirse al régimen de células T CAR para garantizar que las células T alcancen sus objetivos, señala Kim.
Su laboratorio está colaborando con otros investigadores de Wilmot en la búsqueda de fármacos que logren ese objetivo, minimizando al mismo tiempo el riesgo de efectos secundarios potencialmente mortales.
"Se pueden crear tratamientos muy potentes --añade Kim, codirector del programa de investigación del microambiente del cáncer de Wilmot en la UR--, pero si no llegan a sus objetivos o van al lugar equivocado, no proporcionan el resultado que se pretendía".
Recurrir al propio sistema inmunitario del paciente para erradicar el cáncer se ha revelado como uno de los avances más prometedores en la atención oncológica.
La terapia con células CAR-T consiste en extraer las células T del propio paciente, un tipo de glóbulo blanco, y reprogramarlas fuera del organismo para que reconozcan el cáncer. Una vez que las células reprogramadas se infunden de nuevo al paciente, actúan como un "fármaco vivo", buscando proteínas en las células cancerosas para atacarlas.
En 2016, Wilmot fue seleccionado como uno de los pocos centros nacionales para comenzar los ensayos clínicos de este procedimiento, y más tarde, tras la aprobación de la FDA, se convirtió en uno de los primeros centros oncológicos de Estados Unidos en ofrecer el tratamiento con células CAR-T a los pacientes elegibles.
Según el Instituto Nacional del Cáncer, la terapia con células CAR-T sólo está aprobada para tratar cánceres de la sangre, como algunas formas de linfoma, leucemia y mieloma múltiple. Kim explica que es más fácil que las células T alteradas se desvíen hacia los focos de cáncer en el torrente sanguíneo, pero que lleguen a tumores sólidos como el de mama, pulmón, cerebro o melanoma es una historia completamente distinta.
Las células T tienen que esforzarse más para migrar a través de tejidos y órganos e identificar un tumor sólido. De hecho, los ensayos clínicos de este tratamiento en tumores sólidos no han sido tan favorables, según Kim.
La investigación de Wilmot sugiere que algo ocurre durante la reingeniería de las células T que embota sus propiedades de localización.
En 2019, Kim y los colegas de Wilmot Patrick Reagan, y Richard Waugh, recibieron una subvención de 2,8 millones de dólares de los Institutos Nacionales de Salud para investigar el lado negativo del tratamiento con células CAR-T, específicamente lo que ocurre cuando las células T se secuestran en tejidos no cancerosos.
El descubrimiento del crucial gen de control de la migración que expresa ST3GAL1 se produjo mediante un "cribado genómico imparcial", una forma más eficaz de estudiar el problema, subraya Kim. Los investigadores utilizaron una técnica CRISPR de última generación para editar miles de genes expresados en células T y, a continuación, probaron la capacidad de control de la migración de esos genes, uno por uno, a lo largo de casi cuatro años, en modelos de ratón.
























