Congreso SEPAR: Así es el proyecto `Carabela EPOC´ que quiere revolucionar el proceso asistencial
AstraZeneca realiza un trabajo junto a tres sociedades científicas (SEPAR, SEMI y SECA) en cuyo piloto participaron siete hospitales de todo el país. Tiene como principales objetivos la mejora y estandarización del modelo de abordaje del paciente adulto con esta enfermedad mediante el liderazgo clínico, la coordinación entre niveles asistenciales y la propia formación de las personas a través de la reingeniería de procesos.
El proyecto `Carabela EPOC´ de AstraZeneca en colaboración con la Sociedad Española de Neumología y Cirugía Torácica (SEPAR); la Sociedad Española de Medicina Interna (SEMI) y la Sociedad Española de Calidad Asistencial (SECA) ya va tomando forma. Tras un trabajo previo de meses en hasta siete hospitales piloto con el ...
El proyecto `Carabela EPOC´ de AstraZeneca en colaboración con la Sociedad Española de Neumología y Cirugía Torácica (SEPAR); la Sociedad Española de Medicina Interna (SEMI) y la Sociedad Española de Calidad Asistencial (SECA) ya va tomando forma. Tras un trabajo previo de meses en hasta siete hospitales piloto con el principal objetivo de mejorar y estandarizar el modelo de abordaje del paciente adulto con EPOC en base al liderazgo clínico y la experiencia del paciente.
Esto será posible, al igual que ya se ha hecho en otros proyectos más allá del centrado en enfermedad pulmonar obstructiva crónica (EPOC), como son los de asma grave; insuficiencia cardiaca; insuficiencia renal; hiperpotasemia o el que se está estructurando de Atención Primaria (AP), según ha adelantado este viernes la medical and regulatory affairs director de AstraZeneca, Ana Pérez Domínguez, durante una sesión celebrada en el 56º Congreso SEPAR en Granada.
Para incentivar la extensión de esta iniciativa, basada en la reingeniería de procesos (para lo que se cuenta con la experiencia de la consultora Deloitte), se enlazarán "acreditaciones de SEPAR con este proyecto Carabela", ha informado Juan Luis García Rivero, neumólogo en el Hospital Universitario Marqués de Valdecilla (Santander) y secretario general de SEPAR. El doctor ha avanzado que, de las seis fases de las que consta, actualmente se desarrolla la quinta: un libro blanco con aspectos clave a implantar, como son la introducción de ejes del cambio sobre los que basar un "modelo futuro de la EPOC"; su presentación a diferentes modelos asistenciales identificados; describir los principales retos y líneas de acción a tener en cuenta, y presentar los indicadores clave que permitan evaluar el abordaje de esta patología.
Pérez ha insistido en la importancia de que las soluciones sirvan para aportar un "valor añadido" para las personas, los profesionales sanitarios "y el sistema sanitario en su conjunto". En especial porque preocupa la prevalencia que tiene la EPOC en la población española, como ha justificado Sergio Campos Téllez, neumólogo en el Hospital Central de la Defensa Gómez Ulla (Madrid): en los grupos de entre 40 y 69 años, si bien ha disminuido de un 21,6% en 1997 a un 8,8% en 2017, la voz de alarma la ha situado sobre el infradiagnóstico de esta patología.
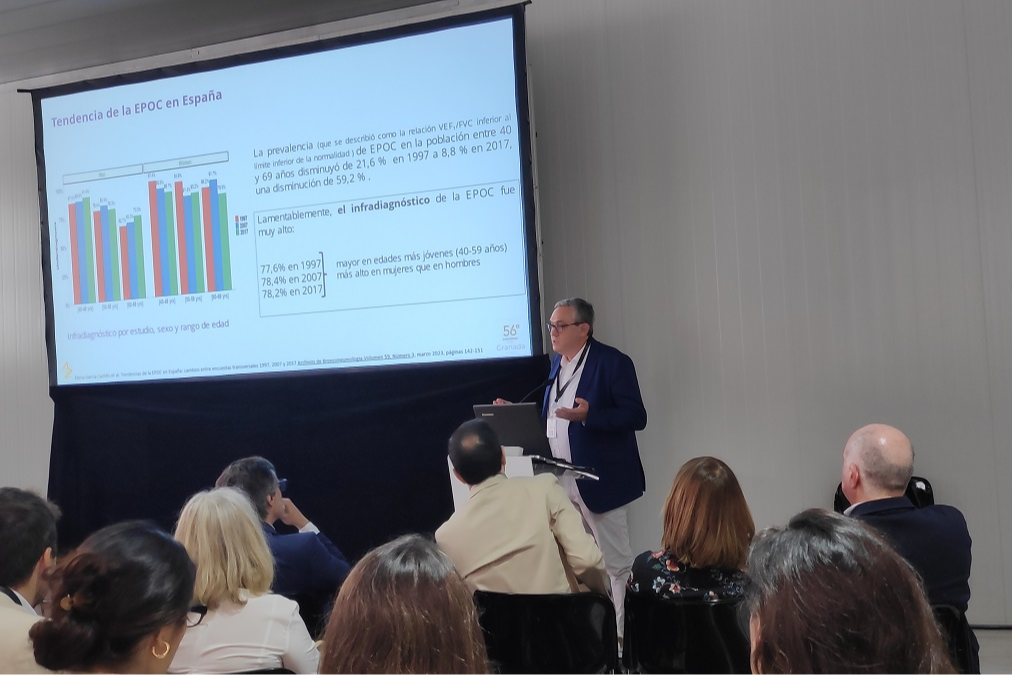
"Fue muy alto", ha reconocido. Si en 1997 era del 77,6%, en 2017 se ha elevado hasta el 78,2%, siendo mayor en mujeres que en hombres y más alto en edades tempranas (40-49 años y 50-59 años). "Los pacientes se nos están muriendo y venimos de veinte años sin poder bajar el infradiagnóstico", ha añadido. Además, los casos con EPOC leve siguen creciendo si se vuelve a echar la vista atrás (en 2007 la incidencia era del 3,7% y en 2017, del 5%), si bien la tendencia de la moderada y la grave sí disminuyen.
De ahí que sean necesarios nuevos modelos de abordaje. Francisco Casas Maldonado neumólogo del Hospital Universitario Clínico San Cecilio (Granada) y profesor asociado de la Facultad de Medicina de la Universidad de Granada (UGR), ha hecho una aproximación de los actuales y de los que plantea el proyecto `Carabela EPOC´. En líneas generales, dependerá de cómo debute el paciente la necesidad de derivación a atención hospitalaria (AH) o que directamente entre por los canales habituales (AP o Urgencias por lo general); de las pruebas diagnósticas que se le realicen o de las que disponga cada centro; y, si cumple criterios pero existen dudas sobre el diagnóstico asistencial, se propone la derivación a servicios especializados como Neumología o Medicina Interna (MI). En el San Cecilio, Casas ha concretado que desarrollan un algoritmo junto a MI para pacientes con agudizaciones de EPOC que entran por Urgencias.

En cualquier caso, la identificación temprana es fundamental y Campos la ubica en AP. Son los médicos de este nivel asistencial quienes pueden establecer una derivación fluida a los servicios de Neumología, pero primero hace falta mejorar la carencia de médicos de AP que rotan por esta especialidad. "En mis 23 años no he visto un médico de AP en Madrid rotando por Neumología. Sí rotan por otras especialidades", ha criticado.
También hace falta disponer de más recursos humanos (RRHH), en especial de enfermería, para poder realizar más espirometrías (que, además, deberían reactivarse en AP). Y, en las áreas que no haya suficientes RRHH, Campos propone realizar formaciones como ya se hacen en el caso de radiología. Al mismo tiempo, hace falta reforzar la educación sanitaria del paciente, aprovechando la tecnología y sistemas de información disponibles en la actualidad. Estas servirían a su vez para realizar un mejor seguimiento.
Uno de los caballos de batalla que ha identificado en continuidad asistencial es la implementación de una historia clínica (HC) compartida desde todos los niveles asistenciales y, en paralelo, crear una vía de comunicación eficaz y directa entre las especialidades involucradas en el manejo del paciente con EPOC "para mejorar el manejo y la atención al paciente".
Una vez desarrolladas las principales líneas del proyecto, Javier de Miguel Díez, neumólogo del Hospital General Universitario Gregorio Marañón (Madrid), hace falta elaborar guías que hagan más fácil su utilización por parte de los profesionales. Este "playbook" pretende integrar la información de valor obtenida en el proyecto `Carabela EPOC´ y ser una "herramienta estratégica, dinámica y sencilla" para el personal clínico.
Además, es necesario que permita conocer el modelo de abordaje actual de pacientes con EPOC, que propicie la evolución de los modelos de atención a estos pacientes y, en última instancia, que renueve el modelo del abordaje de la EPOC en España.

Todo el trabajo con ayuda de las distintas sociedades científicas y con una estrategia definida con hasta 30 líneas y 21 KPI´s a alcanzar. Además, este documento recoge casos de éxito como los que ya se han llevado a cabo en distintas dimensiones: en la implantación de protocolos del Sant Pau de Barcelona; en el trabajo con gerencia de AP del Virgen de la Macarena de Sevilla; en el desarrollo de cursos formativos del Álvaro Cunqueiro de Vigo o en el trabajo conjunto con consejerías como el caso de La Paz de Madrid.
Este proyecto se enmarca en la iniciativa que impulsa AstraZeneca en la que ya ha contado con la participación de más de mil profesionales y gestores sanitarios, y los alrededor de cien centros de AP y AH. En este tiempo, ya han conseguido, entre otros objetivos, impulsar nuevas formas de trabajo, fomentar las buenas prácticas en el manejo de la patología, potenciar un alto grado de colaboración o reducir la variabilidad clínica.
Con un marcado carácter innovador, se han aportado soluciones novedosas pero también otras más tradicionales, que han sido posibles gracias a la colaboración con otras empresas del sector salud como Tucuvi (para el uso de botchats); Idoven en insuficiencia cardiaca; Cordio en tecnología para EPOC; o GaliOn, un proyecto que hace especial ilusión a Pérez y que implica al Servicio Gallego de Salud (SERGAS) y a la Xunta de Galicia en el abordaje de pacientes renales.
La compañía se halla inmersa en un año excepcional en el que ha abierto en nuestro país el nuevo centro global, inaugurado este enero, y que prevé emplear a más de mil personas aprovechando "la oportunidad científica y tecnológica", además de reforzar su apuesta por la investigación con otras instituciones como la Clínica Universidad de Navarra o el Hospital Universitario Vall d´Hebron de Barcelona, dos de los ocho con los que trabaja de manera activa a nivel global.
Al mismo tiempo, anunció recientemente que invertirá alrededor de 800 millones de euros en un `hub´ de investigación en Barcelona de Alexion.
























